Probióticos
Probióticos, depresión y ansiedad. Cómo cambian los probióticos la forma en que te sientes
Los intestinos son literalmente un «segundo cerebro» con su propio sistema nervioso, el sistema nervioso entérico, que consta de millones de neuronas, y con una superautopista de químicos y hormonas que proporcionan un flujo de información constante entre los intestinos y el cerebro. En este artículo hablaremos sobre las últimas investigaciones que estudian la relación entre las bacterias intestinales, los probióticos, la depresión y la ansiedad.
Probióticos, depresión y ansiedad
Ahora sabemos que la información que pasa por nuestro sistema nervioso entérico, así como los químicos y las hormonas intestinales, hasta el cerebro, está relacionada directamente con los 40 billones de bacterias que viven en él. Además, las investigaciones demuestran que hay diferencias considerables entre las bacterias intestinales de las personas que padecen depresión y otros problemas de salud mental, y las de aquellas que no los padecen. Esta nueva información ha dado lugar a una forma de ver los problemas de salud mental completamente nueva.
La conexión entre el intestino y el cerebro la registró por primera vez hace más de 100 años Elie Metchnikoff, un científico francés ganador del Premio Nobel que se hizo famoso por beber intencionadamente agua que contenía bacterias del cólera y sobrevivir. Lo hizo para probar lo que él creía, para demostrar que la fuerza del sistema inmunológico variaba de unas personas a otras, y que lo que infectaba a una persona podía no infectar a otra.
Conexión entre el cerebro y las bacterias intestinales
Además, también creía que todas las zonas del cuerpo estaban conectadas y que los tratamientos médicos debían considerar el cuerpo como conjunto en lugar de tratar los síntomas sólo en la zona afectada. Afirmaba que fortalecer las bacterias intestinales comiendo alimentos fermentados podía mejorar todos los ámbitos de la salud, además de proteger de la demencia y de la degeneración cerebral a medida que la gente envejece. Este trabajo lo convirtió en la primera persona que desarrolló el concepto de los probióticos.

Sin embargo, sus argumentos para que la medicina tuviera un enfoque de todo el cuerpo perdieron popularidad después de su muerte, y durante los siguientes 80 años aproximadamente, la medicina se centró en la especialización y los médicos trabajaron en zonas específicas que tendían a no mezclarse. Por ejemplo, un gastroenterólogo se centraba sólo en el tracto gastrointestinal y en el hígado, y un neurólogo se centraba sólo en el cerebro sin tener en cuenta cómo lo uno podía afectar a lo otro. Creó un programa de tratamiento descendente para los problemas de salud mental en el que los tratamientos farmacéuticos modernos como los antidepresivos o las benzodiacepinas (tranquilizantes) se centraban sólo en tratar el cerebro.
Estudio: la conexión entre los probióticos, la depresión y la ansiedad
Sin embargo, en los últimos años el enfoque de las investigaciones ha empezado a cambiar después de que algunos estudios encontraran una conexión definida entre nuestras bacterias intestinales y la depresión y la ansiedad. Investigadores canadienses de la Universidad McMaster que estudiaban a los ratones descubrieron que ponían ponerlos nerviosos o tranquilizarlos, hacer que estuvieran felices o deprimidos, según los medicamentos antibióticos que les daban y que alteraban sus bacterias intestinales (también conocidas como microbioma).
Ahora puede que te estés preguntando, ¿cómo podemos saber si un ratón está deprimido? En realidad no es algo tan ridículo como podría parecer en un principio. De hecho, los ratones comparten muchos rasgos genéticos con nosotros y también se parecen a nosotros en algunos comportamientos, como en el hecho de que son animales muy sociables y curiosos. A los ratones les gusta salir con otros ratones, así que cuando no lo hacen o cuando su comportamiento social cambia, es muy evidente.
La depresión se asocia a menudo con el hecho de que quienes la padecen se apartan de la sociedad. Al igual que los humanos, también lo hacen los ratones. Los investigadores también pueden juzgar los niveles de ansiedad presentando nuevos compañeros de juego a los ratones o dándoles nuevos juguetes o zonas que explorar y observando con qué rapidez se encariñan con ellos o si no les cogen cariño en absoluto. Por eso a los investigadores les resultó fácil ver cuánto cambiaban los microbiomas de los ratones su comportamiento.
Otros experimentos realizados en la Universidad McMaster se centraron específicamente en la ansiedad estudiando a ratones que habían sido creados genéticamente para tener rasgos tímidos o aventureros. Trasplantaron el microbioma de los ratones aventureros a los tímidos y descubrieron que con el tiempo los ratones tímidos se volvían más seguros1.
Harmful bacteria and depression

They also cross-referenced these behavioral observations with laboratory tests. The researchers increased the amount of harmful bacteria in the mice’s digestive tracts and analyzed them. They found that they had decreased levels of a hormone called BDNF, which is basically brain growth hormone, as well as decreased amounts of 5-HT, which are the brain’s serotonin receptors. The tests showed that by changing the mice’s microbiome, they were less able to form new brain cells — and less able to feel the effects of serotonin, the happiness neurotransmitter. The research coined a new term, the “gut-brain axis,” an imaginary line between our brain and our gut that has a very real biological impact.
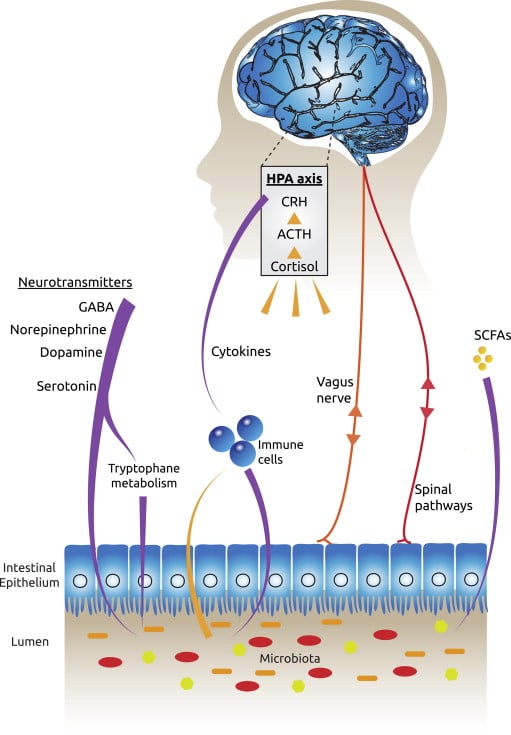
Normalmente el intestino y el cerebro mantienen un justo equilibrio. Sin embargo, cuando las cosas se desequilibran y el cuerpo está sometido a estrés, el intestino y el cerebro también pueden desequilibrarse. Este estrés puede presentarse de muchas formas; el estrés psicológico está por todas partes en nuestro ajetreado mundo moderno. Las presiones económicas, las presiones laborales, los acontecimientos traumáticos de nuestras vidas y otros aspectos estresantes tienen un impacto muy real en el cuerpo y pueden cambiar nuestras bacterias intestinales.
El estrés fisiológico también es una amenaza real para nuestros intestinos. La contaminación, las dietas poco naturales llenas de comida procesada y la falta de alimentos fermentados que han sido parte natural de nuestra dieta durante toda nuestra evolución, los tratamientos antibióticos y los pesticidas, los químicos y otros medicamentos prescritos o no prescritos, el tabaco y el alcohol, pueden tener un efecto negativo en los intestinos.
Incluso el estrés que experimente una madre embarazada puede transmitirse al niño y afectar a su microbioma2 3, tal y como explica la doctora Natasha Campbell-McBride, autora de El síndrome del intestino y la psicología GAPS:
«El bebé adquiere su flora intestinal en el momento del nacimiento, cuando el bebé pasa por el canal de parto de la madre. Así que lo que vive en el canal de parto de la madre, en la vagina de la madre, se convierte en la flora intestinal del bebé. Y ¿qué es lo que vive en la vagina de la madre? Es un área sumamente poblada del cuerpo de la mujer. La flora vaginal viene desde el intestino. Así que si la madre tiene una flora intestinal anormal, tendrá flora anormal en el canal de parto».
Por tanto, el estrés provoca cambios en nuestra microbiota intestinal, y siempre que esto ocurre hay una reacción en el cuerpo que se transfiere al cerebro y cambia la forma en que nos sentimos.
Las tres vías por las que los cambios del intestino envían señales al cerebro
1. Las bacterias intestinales y el sistema inmunológico
El primer modo en que nuestras bacterias intestinales pueden causar problemas en el cerebro es produciendo inflamación en nuestro cuerpo. Esta inflamación se provoca a través de la activación del sistema inmunológico, que intenta protegernos en contra de ellas cuando las percibe como amenazas. A corto plazo, esta activación tiene funciones beneficiosas, como combatir las infecciones o curar las lesiones, como cuando se inflama el tobillo después de una torcedura. Sin embargo, demasiadas bacterias malas pueden hacer que esta activación del sistema inmunológico sea crónica o a largo plazo, lo cual puede provocar daños en todo el cuerpo. Ahora está firmemente establecido en los estudios científicos que esta activación puede provocar depresión y ansiedad4 5.

La activación del sistema inmunitario produce moléculas llamadas citocinas que les dicen a otras células que produzcan una respuesta inflamatoria. Por ejemplo, cuando las citocinas envían señales al cerebro, puede responder produciendo hormonas del estrés como el cortisol. El sistema inmunológico también puede activarse para producir inflamación cuando los cambios en el microbioma hacen que el epitelio intestinal (la barrera entre el intestino y el resto del cuerpo) se llene de agujeros o aberturas minúsculas (conocido como intestino con fugas).
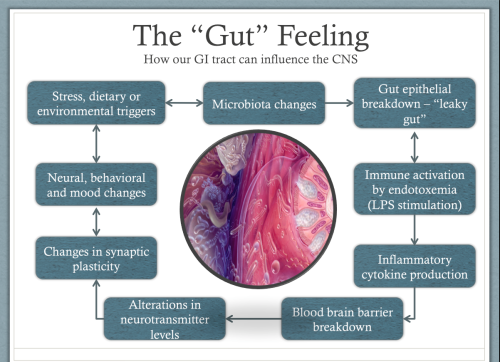
Esto puede permitir que unas moléculas tóxicas llamadas lipopolisacáridos (LPS) escapen a través de la pared intestinal. Estas moléculas LPS viven en las membranas celulares de nuestras bacterias intestinales y se liberan cuando mueren. Normalmente son expulsadas del cuerpo de forma segura a través del intestino cuando defecamos. Sin embargo, cuando un intestino con fugas permite que entren en nuestro cuerpo, causan una fuerte respuesta inflamatoria por parte del sistema inmunológico. Si los cambios en la microbiota son lo bastante considerables, la inflamación también puede provocar cambios en la barrera hematoencefálica.
La barrera hematoencefálica es la membrana que separa la sangre de los fluidos del cerebro. La barrera normalmente sólo permite que ciertas moléculas muy específicas la atraviesen, pero la inflamación puede hacer que sea más permeable, permitiendo que entren moléculas que no deberían estar ahí, y que pueden ser tóxicas para las células de nuestro cerebro. Esto impide que nuestro cerebro cree nuevas conexiones nerviosas, así que nos cuesta aprender y desarrollarnos y nos quedamos estancados en patrones de comportamiento negativos6.
2. Las bacterias intestinales y el nervio vago
El segundo modo en que nuestros intestinos pueden afectar a nuestro cerebro es a través del nervio vago. El nervio vago es el nervio más largo del cuerpo, que sale del cerebro y recorre todo el camino hasta el intestino, controlando el corazón, los pulmones y el tracto digestivo. Cuando hay un desequilibrio en los intestinos, el nervio vago puede indicárselo al cerebro y provocar una respuesta inflamatoria. También puede hacer que el cerebro libere hormonas del estrés por el cuerpo y dentro del propio cerebro. Estas hormonas pueden afectar a las áreas del cerebro responsables de la toma de decisiones, el enfado y el miedo, como la corteza prefrontal y el sistema límbico. El nervio vago también tiene receptores para las citocinas producidas por el sistema inmunitario, y es otra via por la cual se informa al cerebro de la inflamación del cuerpo.
3. Los neurotransmisores y las bacterias intestinales
El último modo en que los intestinos afectan la forma en que nos sentimos es a través de la producción de neurotransmisores. Las bacterias de nuestros intestinos crean los neurotransmisores serotonina, GABA, dopamina y noradrenalina. El 80-90 % de la serotonina del cuerpo se produce en el intestino.
La serotonina es el químico que nos hace sentir bien y el neurotransmisor que es el objetivo de los antidepresivos SSRI (inhibidores selectivos de la recaptación de serotonina). El neurotransmisor GABA es nuestro relajante natural, el que nos calma.
La dopamina nos da motivación en la vida, el impulso para salir de la cama por la mañana, así como sentimientos de placer y gratificación, como cuando estás sentado para tomar una buena comida o cuando acabas de recibir un aumento en el trabajo. Por otra parte, la noradrenalina estimula la reacción de lucha o huida, o respuesta de estrés. Así que cuando los problemas en nuestros intestinos afectan negativamente a estos neurotransmisores aumentando o disminuyendo su producción, puede haber un potente efecto en nuestra salud mental.
Probióticos para la depresión y probióticos para la ansiedad
La buena noticia es que las últimas investigaciones muestran que estos cambios en las bacterias intestinales provocados por el estrés, y la reacción del cuerpo a ellos, pueden revertirse con probióticos o alimentos fermentados. La investigación en humanos aún está en las primeras fases y los científicos no tienen la misma libertad con los humanos como con los ratones, puesto que un humano no se puede manipular genéticamente para tener una cierta microbiota intestinal. Sin embargo, los primeros estudios han arrojado resultados interesantes.
Por ejemplo, un estudio publicado en marzo de este año en la revista Nutrition, analizó a personas que padecían trastorno depresivo mayor (MDD). Dieron a la mitad de los participantes del estudio probióticos y a la mitad un placebo. Al cabo de ocho semanas, midieron los niveles de depresión, así como los niveles de insulina y los de inflamación (calculados según un marcador sanguíneo llamado proteína C reactiva). Descubrieron que las personas que tomaban los probióticos habían reducido considerablemente los niveles de depresión y mostraban menores niveles de insulina y de inflamación en todo el cuerpo que quienes tomaron el placebo7.
Además, investigadores neerlandeses han sugerido que los probióticos para los niños pueden ayudar a rectificar el daño provocado en su microbioma cuando sus madres sufrieron altos niveles de estrés durante el embarazo8.
Un estudio anterior, del año 2011, publicado en la revista con el maravilloso nombre Gut Microbes, descubrió que sólo dos semanas de probióticos podían reducir los síntomas de la depresión y la ansiedad, así como disminuir los niveles de cortisol, la hormona del estrés9.
Otro estudio de 2015 del College of William and Mary publicado en la revista Psychiatry Research investigó las conductas dietéticas de 700 estudiantes. Este estudio descubrió que quienes tomaban más alimentos fermentados sufrían menos ansiedad social10.
¿El mejor probiótico para la depresión y el mejor para la ansiedad?
Mientras que las investigaciones parecen muy prometedoras, es igualmente importante escoger un probiótico de alta calidad. No todos los probióticos son iguales y existen muchas marcas de baja calidad en el mercado. Busca probióticos potentes (50.000 millones de UFC por cápsula) que tengan varias cepas. Estas deberían contener al menos 5000 millones de UFC por cepa (por tanto, 10 cepas en una cápsula de 50.000 millones de UFC).
También es importante encontrar empresas de probióticos que usen cepas patentadas que sean resistentes al ácido y al calor para que no mueran en el frasco o en el estómago antes de llegar al intestino. Eso implica buscar un número detrás de la cepa, por ejemplo, Bifidobacterium longum BI-05. El BI-05 es la cepa específica respaldada científicamente. Si no aparece ningún número después del nombre de la cepa, probablemente la compañía esté utilizando cepas genéricas baratas sin beneficios demostrados para la salud mental y el bienestar general.
Por tanto, dichos productos deberían evitarse. Que las empresas sugieran conservar sus probióticos en el frigorífico es otra señal de advertencia. Las cepas patentadas resistentes al calor no necesitan esto. Los probióticos no se guardarán en refrigeradores mientras estén conservados en el almacén ni durante su transporte. Por tanto, probablemente muchas de las bacterias habrán muerto cuando lleguen a ti.
Además, recomendamos buscar un probiótico que venga con prebióticos. Los prebióticos son alimentos para los probióticos, por lo que ayudan a que lleguen más bacterias buenas vivas a tu intestino.
💬 ¿Cuál es tu opinión? Cuéntanoslo en los comentarios. Nos encanta escuchar a las mentes curiosas.
📩 Y ya que estás aquí, ¡suscríbete a nuestro boletín para enterarte de más novedades (y ofertas secretas)!
References:
- Premysl Bercik, Emmanuel Denou, Josh Collins, Wendy Jackson, Jun Lu, Jennifer Jury, Yikang Deng, Patricia Blennerhassett, Joseph Macri, Kathy D. McCoy, Elena F. Verdu, Stephen M. Collins, The Intestinal Microbiota Affect Central Levels of Brain-Derived Neurotropic Factor and Behavior in Mice, Gastroenterology, agosto de 2011, volumen 141, publicación 2, páginas 599–609.e3 ↩︎
- Zijlmans M, Korpela K & Riksen-Walraven JM (2015). Maternal prenatal stress is associated with the infant intestinal microbiota.Psychoneuroendocrinology. 53:233-45. ↩︎
- John Cryan (University College Cork, Ireland), How Bacteria Can Cause Mood and Psychotic Disorders?”. GUT BRAIN SYMPOSIUM 2016. https://www.youtube.com/watch?v=hxUsoQqKVg4 ↩︎
- Miller AH, Raison CL. The role of inflammation in depression: from evolutionary imperative to modern treatment target. Nat Rev Immunol. 2016;16:22–34. This study outlines the current evidence for inflammation in the etiology and pathophysiology of depression and the rationale for anti-inflammatory and immunoregulatory approaches to treatment of depression. ↩︎
- Braniste V, Al-Asmakh M, Kowal C, Anuar F, Abbaspour A, Tóth M, Korecka A, Bakocevic N, Ng LG, Kundu P, Gulyás B, Halldin C, Hultenby K, Nilsson H, Hebert H, Volpe BT, Diamond B, Pettersson S11. The gut microbiota influences blood-brain barrier permeability in mice. Sci Transl Med. 19 de noviembre de 2014;6(263):263ra158. ↩︎
- Braniste V, Al-Asmakh M, Kowal C, Anuar F, Abbaspour A, Tóth M, Korecka A, Bakocevic N, Ng LG, Kundu P, Gulyás B, Halldin C, Hultenby K, Nilsson H, Hebert H, Volpe BT, Diamond B, Pettersson S11. The gut microbiota influences blood-brain barrier permeability in mice. Sci Transl Med. 19 de noviembre de 2014;6(263):263ra158. ↩︎
- Akkasheh G, Kashani-Poor Z & Tajabadi-Ebrahimi M et al (2016). Clinical and metabolic response to probiotic administration in patients with major depressive disorder: A randomized, double-blind, placebo-controlled trial. Nutrition. Vol 32. Publicación 3. Pág. 315–20. ↩︎
- Zijlmans M, Korpela K & Riksen-Walraven JM (2015). Maternal prenatal stress is associated with the infant intestinal microbiota.Psychoneuroendocrinology. 53:233-45. ↩︎
- Messaoudi M, Violle N, & Bisson JF et al. (2011) Beneficial psychological effects of a probiotic formulation (Lactobacillus helveticus R0052 and Bifidobacterium longum R0175) in healthy human volunteers, Gut Microbes, 2:4, 256-261. ↩︎
- Matthew R. Hilimire, Jordan E. DeVylder, Catherine A. Forestell, Fermented foods, neuroticism, and social anxiety: An interaction model Psychiatry Research, 15 de agosto de 2015, volumen 228, publicación 2, páginas 203–208 ↩︎

